Варикозная болезнь нижних конечностей — это не только заметные извитые вены под кожей. В основе состояния лежит нарушение работы венозных клапанов: кровь хуже продвигается снизу вверх, часть ее задерживается в поверхностных венах, сосудистая стенка постепенно растягивается, появляются тяжесть, отеки и дискомфорт.
Когда человек изучает лечение варикоза на ногах в Москве, ему важно ориентироваться не на обещания «убрать вены за один день», а на медицинскую логику: сначала уточнить источник венозного сброса, оценить состояние глубоких и поверхностных вен, затем выбрать метод, который подходит именно при данной анатомии сосудов, выраженности симптомов и сопутствующих заболеваниях.
Почему возникает варикоз
Вены ног работают против силы тяжести. Им помогают клапаны внутри сосудов, мышечная «помпа» голени и нормальный тонус венозной стенки. Если клапаны смыкаются неплотно, кровь возвращается вниз, давление в поверхностных венах повышается, и постепенно формируются варикозно расширенные участки.
К факторам риска относятся:
- наследственная предрасположенность к слабости соединительной ткани и венозной стенки;
- длительная работа стоя или сидя, малоподвижный образ жизни;
- беременность и роды, гормональные изменения;
- избыточная масса тела;
- перенесенные тромбозы, травмы, операции на ногах;
- привычка носить тесную одежду, которая нарушает венозный отток;
- возрастные изменения сосудов.
Наличие одного фактора не означает, что болезнь обязательно разовьется. Но сочетание наследственности, нагрузки на ноги и недостатка движения заметно повышает вероятность хронической венозной недостаточности.
Как проявляется варикоз
Первые признаки часто выглядят безобидно: к вечеру ноги становятся «тяжелыми», хочется снять обувь, появляется ощущение распирания в голенях. Позже становятся заметны сосудистые звездочки, ретикулярные вены, затем — извилистые подкожные вены. У части пациентов симптомы выражены сильнее летом, после перелетов, длительной ходьбы или рабочего дня на ногах.
Наиболее частые жалобы:
- тяжесть и усталость в ногах во второй половине дня;
- отеки стоп и голеней, следы от носков;
- ночные судороги икроножных мышц;
- зуд, жжение, чувство жара по ходу вен;
- болезненность и уплотнение варикозных узлов;
- потемнение кожи в области лодыжек;
- сухость, шелушение, венозная экзема;
- долго не заживающие ранки и трофические язвы.
Важно понимать: выраженность видимых вен не всегда совпадает с тяжестью болезни. У одного человека крупная варикозная вена может почти не болеть, у другого при умеренных внешних изменениях уже есть отеки, зуд и кожная пигментация. Поэтому оценивать заболевание только по фотографии или внешнему виду неправильно.
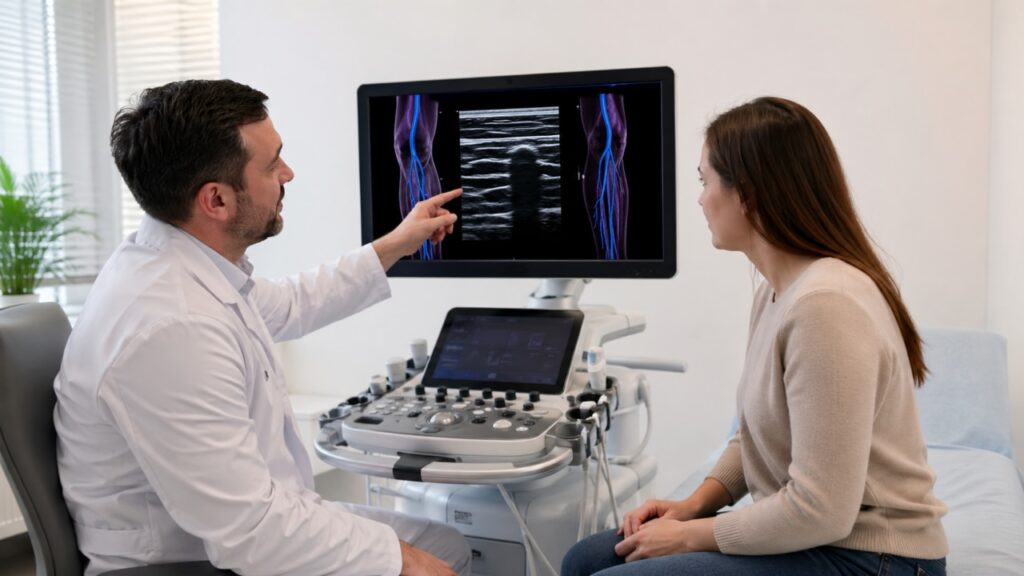
Диагностика: зачем нужно ультразвуковое исследование вен
Осмотр флеболога начинается с разговора о жалобах, наследственности, профессии, перенесенных тромбозах, беременностях, операциях и принимаемых лекарствах. Затем врач оценивает вены в положении стоя, состояние кожи, наличие отека, пульсацию артерий, подвижность суставов.
Ключевой метод диагностики — ультразвуковое дуплексное сканирование вен нижних конечностей. Исследование помогает увидеть:
- какие вены расширены и насколько;
- есть ли обратный ток крови;
- где находится источник нарушения;
- вовлечены ли глубокие вены;
- есть ли несостоятельные перфорантные вены;
- какой метод лечения будет технически возможен и безопасен.
Без такой диагностики сложно выбрать правильную тактику. Например, видимые притоки на голени могут быть следствием нарушения в большой подкожной вене на бедре. Если устранить только наружные узлы, но оставить источник обратного тока крови, риск рецидива будет выше.
Можно ли вылечить варикоз таблетками и мазями
Веноактивные препараты, гели и мази могут уменьшать тяжесть, отечность, дискомфорт, чувство распирания. Они применяются как часть симптоматической терапии, особенно при хронической венозной недостаточности. Но такие средства не «склеивают» и не сужают уже измененную вену до нормального состояния.
То же относится к народным методам. Компрессы, растирания, уксус, травяные настои, горячие ванночки не устраняют клапанную недостаточность. Некоторые домашние процедуры могут вызвать раздражение кожи, ожог, аллергию или усилить воспаление. Если есть уплотнение и боль по ходу вены, покраснение кожи, резкий отек одной ноги, самолечение особенно опасно: такие симптомы требуют очной оценки.
Консервативное лечение: когда оно уместно
Консервативная терапия не всегда равна «бездействию». Она может быть основным вариантом, если вмешательство пока не показано, временно противопоказано или пациент готовится к процедуре. Также она важна при отеках, кожных изменениях, после инвазивного лечения и при профилактике осложнений.
Обычно консервативный план включает:
- медицинский компрессионный трикотаж подходящего класса;
- регулярную ходьбу и упражнения для мышц голени;
- контроль массы тела;
- перерывы при сидячей или стоячей работе;
- возвышенное положение ног во время отдыха;
- уход за кожей голеней при сухости и зуде;
- лекарственные препараты по назначению врача.
Компрессионный трикотаж подбирается по размеру и уровню давления. Он должен создавать распределенное давление: больше в области лодыжки и меньше выше по ноге. Неправильно подобранные чулки или гольфы могут быть бесполезными или неудобными, а при выраженном нарушении артериального кровотока компрессия требует особой осторожности.
Современные методы лечения варикоза
Цель вмешательства — выключить из кровотока вену, в которой есть патологический обратный ток крови, и убрать измененные притоки. После этого кровь перераспределяется по здоровым глубоким и поверхностным венам. Метод выбирают не по принципу «самый новый», а по данным ультразвукового исследования, диаметру вены, ее ходу, близости к коже, наличию притоков и общему состоянию пациента.
1. Эндовенозная лазерная коагуляция
При этой методике в просвет пораженной вены через прокол вводят тонкий световод. Под ультразвуковым контролем врач воздействует лазерной энергией на внутреннюю стенку сосуда, после чего вена закрывается и постепенно превращается в соединительнотканный тяж. Процедура обычно выполняется без больших разрезов, с местным обезболиванием по ходу вены.
Преимущества метода — малая травматичность, контроль по ультразвуку, быстрое возвращение к повседневной активности. После процедуры требуется ходьба, ношение компрессионного трикотажа по назначенной схеме и соблюдение ограничений по нагрузкам.
2. Радиочастотная облитерация
Принцип похож: пораженная вена закрывается изнутри, но воздействие создается радиочастотной энергией. Метод также проводится под ультразвуковым контролем и относится к термическим внутрисосудистым вмешательствам. Он подходит не всем пациентам, но может быть удобен при определенном диаметре и расположении вены.
3. Склеротерапия
Склеротерапия применяется для сосудистых звездочек, ретикулярных вен, отдельных притоков, а в некоторых случаях — для более крупных вен под ультразвуковым контролем. В сосуд вводят специальный препарат, который вызывает закрытие просвета. Со временем обработанная вена становится менее заметной или исчезает.
Склеротерапия требует точности дозирования и последующей компрессии. После нее возможны временные синяки, уплотнения, потемнение кожи по ходу сосуда. Результат оценивают не в день процедуры, а спустя недели и месяцы.
4. Минифлебэктомия
Минифлебэктомия позволяет удалить варикозные притоки через небольшие проколы кожи. Ее часто сочетают с лазерным или радиочастотным лечением стволовой вены, если есть выраженные наружные узлы. После заживления проколы обычно становятся малозаметными, но в первые дни возможны синяки и умеренная болезненность.
5. Классическая операция
Открытая операция с перевязкой и удалением измененной подкожной вены применяется реже, чем раньше, но остается значимой в отдельных ситуациях: при сложной анатомии, очень извитом ходе сосуда, некоторых рецидивах, невозможности провести внутрисосудистое лечение. Решение принимается после очного осмотра и ультразвукового исследования.
Как выбирают метод лечения
Универсальной процедуры для всех случаев не существует. Один пациент приходит с сосудистыми звездочками и эстетическим запросом, другой — с отеками, пигментацией кожи и крупными варикозными узлами, третий — после тромбофлебита или с рецидивом после прежнего лечения. Тактика будет разной.
При выборе учитывают:
- стадию варикозной болезни;
- наличие жалоб и их влияние на повседневную жизнь;
- данные ультразвукового исследования;
- диаметр и ход пораженной вены;
- состояние глубоких вен;
- риск тромбозов и кровотечений;
- беременность или планы беременности;
- сопутствующие заболевания сердца, сосудов, крови, кожи;
- готовность пациента соблюдать компрессионный режим и контрольные осмотры.
Иногда лечение проводят поэтапно: сначала закрывают основной источник обратного тока, затем работают с притоками и мелкими сосудами. Такой подход помогает снизить нагрузку на ткани и точнее оценить остаточные проявления.
Подготовка к процедуре
Подготовка зависит от выбранного метода. Обычно нужны осмотр, ультразвуковое исследование, уточнение принимаемых препаратов, оценка аллергического анамнеза и сопутствующих заболеваний. Перед вмешательством врач объясняет, какой участок вены будет обработан, где будут проколы, как долго носить компрессию и когда прийти на контроль.
Пациенту важно заранее обсудить:
- прием препаратов, влияющих на свертываемость крови;
- перенесенные тромбозы;
- аллергию на лекарства и антисептики;
- беременность, кормление грудью;
- хронические заболевания;
- возможность ходить после процедуры;
- правила ухода за кожей и повязками.
В день процедуры обычно не требуется длительная госпитализация, если речь идет о малоинвазивных методах. Однако конкретный режим определяется объемом лечения и состоянием пациента.
Восстановление после лечения
После внутрисосудистых методик и минифлебэктомии пациенту обычно рекомендуют ходьбу. Движение помогает работе мышечной помпы голени и венозному оттоку. В первые дни могут быть тянущие ощущения по ходу закрытой вены, синяки, уплотнения, умеренная болезненность. Эти явления часто проходят постепенно.
Обычно на период восстановления ограничивают:
- горячие ванны, баню и сауну;
- интенсивные силовые тренировки;
- длительное неподвижное стояние;
- загар и перегрев зоны вмешательства;
- самостоятельный массаж по ходу обработанной вены;
- отказ от компрессии без согласования с врачом.
Контрольные осмотры нужны, чтобы убедиться, что вена закрылась, глубокие вены проходимы, а восстановление идет без осложнений. Сроки контроля различаются в зависимости от метода и клинической ситуации.
Возможные осложнения варикоза
Варикоз нельзя считать только косметической проблемой. У части пациентов болезнь прогрессирует и приводит к хроническому воспалению кожи, пигментации, уплотнению подкожной клетчатки, венозной экземе и трофическим язвам. Поверхностные вены могут воспаляться и тромбироваться, а крупный варикозный узел при травме иногда кровоточит.
Срочно обратиться за медицинской помощью нужно, если появились:
- внезапный выраженный отек одной ноги;
- резкая боль в икре или по ходу вены;
- покраснение, уплотнение и местное повышение температуры кожи;
- кровотечение из варикозного узла;
- одышка, боль в груди, внезапная слабость;
- язва или рана на голени, которая не заживает.
Эти признаки не означают, что обязательно произошло тяжелое осложнение, но требуют быстрого исключения тромбоза, воспаления или других опасных состояний.
Профилактика прогрессирования
Полностью изменить наследственность невозможно, но можно уменьшить венозную нагрузку и снизить вероятность ухудшения симптомов. Особенно важны регулярность и реалистичность рекомендаций: лучше ходить каждый день по 30 минут, чем редко выполнять сложный комплекс упражнений.
Полезные привычки:
- чаще ходить пешком, плавать, делать упражнения для стоп;
- избегать длительного неподвижного стояния и сидения;
- каждые 40–60 минут вставать, разминаться, перекатываться с пятки на носок;
- контролировать массу тела;
- пить достаточно воды, особенно в жару и при перелетах;
- подбирать удобную обувь;
- использовать компрессионный трикотаж в ситуациях повышенной нагрузки, если он рекомендован врачом;
- не откладывать осмотр при отеках, боли, кожных изменениях.
Итоги
Лечение варикоза на ногах начинается не с выбора процедуры, а с точной диагностики. Ультразвуковое исследование показывает, где находится источник обратного тока крови, какие вены вовлечены и какой метод будет обоснован. Таблетки, мази и компрессия могут уменьшать симптомы, но не всегда устраняют измененную вену. При подтвержденном венозном сбросе применяют лазерную коагуляцию, радиочастотную облитерацию, склеротерапию, минифлебэктомию или классическую операцию.
Главная задача лечения — не просто убрать видимый сосуд, а восстановить правильное направление венозного оттока, уменьшить симптомы и предупредить осложнения. Поэтому оптимальная тактика должна быть индивидуальной, основанной на осмотре, данных ультразвукового исследования и оценке общего состояния человека. Материал носит информационный характер и не заменяет очную консультацию специалиста.
Имеются противопоказания, не занимайтесь самолечением — обратитесь к специалисту!









































Odnoklassniki
VKontakte
Telegram
RSS